診療案内
Medical
Medical

消化器内科では、食道、胃、十二指腸、小腸、大腸、肝臓、胆のう、膵臓などの病気に関する専門的な診療を行っております。
胸やけ、腹痛、吐き気、嘔吐、胃の痛み、食欲不振、胃の不快感、便秘、下痢、血便、全身倦怠感、黄疸、検診異常(便潜血反応陽性、ピロリ菌陽性、肝機能異常)などの症状に対する原因検索および治療を行います。
胃酸を含む胃の内容物が、食道に逆流することで、食道の粘膜に炎症が起きた状態です。加齢や食生活の欧米化、喫煙・飲酒などの生活習慣、肥満が要因となり、近年増加しています。
主な症状は、胸やけ、酸っぱいものがこみ上げてくる呑酸(どんさん)、胸の痛み、長く続く咳、のどの違和感、声がかれるなどです。胃酸分泌を抑制する薬を処方することにより症状が改善することが多いです。
胃炎には大きく分けて急性胃炎と慢性胃炎があります。
急性胃炎は様々な原因で胃の粘膜に炎症を起こす病気です。みぞおちの辺りに急激な痛みが出現し、胃部膨満感、吐き気や嘔吐、食欲低下などを伴うこともあります。原因として、暴飲暴食、医薬品、ストレス、細菌やウイルス、アニサキスなどの寄生虫など様々です。数日の安静で改善する場合もありますが、胃酸分泌を抑制する薬や胃の粘膜を保護する薬などで治療する場合もあります。胃内視鏡(胃カメラ)で観察すると、粘膜の浮腫みや発赤、びらんなどが認められ、出血や潰瘍を伴う場合もあり、潰瘍を伴う病変を急性胃粘膜病変(Acute Gastric Mucosal Lesion:AGML)といい止血術が必要な場合もあります。また、アニサキスの場合は内視鏡で除去しない限り痛みが持続することが多いです。
慢性胃炎には胃酸を分泌する腺細胞が過多のため生じる表層性胃炎、びらん性胃炎と胃酸を分泌する腺細胞が委縮をおこし修復されずに進行していく萎縮性胃炎があります。
表層性胃炎やびらん性胃炎は急性胃炎と同様にみぞおちの痛み、胃部膨満感、吐き気や嘔吐、食欲低下などの症状が出現することがあります。胃酸の分泌を抑制する薬や胃の粘膜を保護する薬を使用することが多いです。ピロリ菌感染に関係がないため、通常は胃がんのリスクにはならないと言われています。
萎縮性胃炎は長期にわたり慢性的に委縮とともに胃酸の分泌が減少する状態が続くことをいいます。通常は無症状なことが多いですが、胸やけ、胃もたれ、むかつき、胃膨満感、食欲低下の原因となります。ピロリ菌感染によることが多いため、胃がんのハイリスク群としてフォローされます。
食物を分解する胃酸や消化酵素が胃や十二指腸の粘膜を深く傷つけてしまう病気です。上腹部やみぞおち・背部の鈍痛、吐き気、胸やけ、食欲低下などの症状が現れることが多く、悪化すると潰瘍から出血を起こし、吐血や黒色便(タール便)を引き起こすことがあります。緊急で胃内視鏡(胃カメラ)検査をする場合もあり、止血術が施行されることもあります。出血が続くと、貧血が進行しふらつきや倦怠感・疲労感が生じることもあります。
さらに潰瘍が深くなると胃や十二指腸の壁に穴があき、激しい痛みとともに腹膜に炎症が起き腹膜炎となり、重篤になることもあります。この場合は緊急の外科的な手術が施行されます。
原因はピロリ菌の感染によることが多く、次に多いのが痛み止めの薬(非ステロイド性抗炎症薬)によるものです。喫煙やストレスが原因で潰瘍ができると思われているかもしれませんが、喫煙やストレスだけでは潰瘍はできません。ただし、ピロリ菌に感染している人は喫煙やストレスにより潰瘍になりやすくなることはわかっています。
最近は胃酸の分泌を抑制する薬の発達とピロリ菌の除菌のおかげで、緊急の止血術や外科的手術の頻度は減少してきました。
胃痛や胃もたれ、胸やけ、腹部膨満感などの症状が慢性的に続いているにも関わらず、胃内視鏡(胃カメラ)検査を施行してもその原因となるような器質的な異常が特定できない機能性の病気です。日本人では約10人に1人が罹患していると言われています。内視鏡などの検査で異常がないため、「気のせい」と片付けられてしまい、患者さんは精神的な苦痛からさらに症状が悪化して、「生活の質(quality of life)」が著しく損なわれていくことがあります。
原因は様々ですが、胃の運動機能障害・内臓視覚過敏・心理的社会的要因などが考えられており、これに食生活などの生活習慣やストレスなどが加わることにより発症すると言われています。薬物療法が功を奏する場合もあれば、不安・うつ傾向などの心理的要因や睡眠不足・過労などの社会的要因を解決することにより症状が改善する場合もあるため、患者さんとの対話が非常に重要となります。抗不安薬などが使用される場合もあります。
ピロリ菌は、胃の粘膜に生息する菌で、主に胃や十二指腸の病気の原因となります。幼少期に感染し、一度感染すると、除菌しない限り胃の中に棲みつづけます。
ピロリ菌は、慢性胃炎、胃・十二指腸潰瘍、胃がんなどを引き起こします。日本人では約6000万人の人が感染しているため国民病と言われています。とりわけ、60代以上の感染者が多く、約70%が感染者と言われています。自治体や人間ドックなどの健診でピロリ菌感染が疑われた場合は、胃内視鏡(胃カメラ)検査によりピロリ菌感染による胃炎・胃潰瘍・十二指腸潰瘍・胃がんの有無を確認して、除菌療法を考慮します。
食道がんは、初期には自覚症状がないことが多く、進行すると食道がしみるような感覚、食事がつかえるような感覚、胸の痛みや体重減少などの症状が出現します。
進行が非常に速い厄介ながんですが、初期の段階で発見することができれば、内視鏡治療で治癒が望めます。よくお酒を飲む人や喫煙習慣のある人は、専門医による定期的な内視鏡検査をおすすめします。
胃がんは、日本人に最も多いがんの一つです。ピロリ菌と密接な関係があります。ピロリ菌を除菌し、除菌が成功することで発症をおさえることが期待できます。早期の胃がんは、内視鏡治療のみで完治するため、早期発見が大変重要です。早期胃がんの内視鏡診断に精通した専門医による定期的な内視鏡検査をおすすめします。
血液検査や大腸内視鏡(大腸カメラ)検査などを施行しても大腸に腫瘍や炎症などの器質的な疾患がないにも関わらず、おなかの違和感や腹痛があり、これに関連して便秘や下痢などのお通じの異常が数か月以上続く状態の機能性の病気です。日本人の約10人に1人が罹患する疾患と言われています。10~30代の女性に多く、年齢とともに減少していくことがわかっています。命に関わる病気ではありませんが、腹痛や便秘・下痢、不安感などの症状のため日常生活に支障をきたすことが少なくありません。
原因として考えられることは、腸の運動機能と腸の知覚機能の障害があります。腸は食べ物を消化吸収するだけではなく、便として対外に排出する機能があります。これには腸と脳による運動機能と知覚機能が働いていますが、過敏性腸症候群の患者さんはストレスなどにより腸の運動機能が激しくなり、痛みとして感じやすくなる知覚過敏の状態にあると言えます。これらを調節する薬を投与することにより改善されることもありますが、抗不安薬などの薬に効果がある場合もあります。
私たちの体は免疫系という防御システムが備わっていて、ウイルスや細菌などの異物が侵入すると体内から追い出そうします。この時に腫れや痛みや発熱などの反応が起こります。このことを「炎症」と呼びます。炎症は体にとって不可欠ですが、過剰に起こると体を傷つけることになります。炎症が大腸に起こる病気を「炎症性腸疾患」といいます。
炎症性腸疾患のうち、原因がはっきりわかるものを特異的炎症性腸疾患といいます。例えば、細菌、薬剤、放射線、虚血、結核。これらは炎症の原因が分かるためそれらを取り除く治療を中心に行います。しかし、炎症の原因がわからない非特異的炎症性腸疾患があります。その中に、潰瘍性大腸炎、クローン病があります。
大腸の粘膜に炎症が起こることでびらんや潰瘍ができる原因不明の慢性の病気で難病に指定されています。症状としては、下痢、血便、腹痛、発熱、貧血、体重減少などがあります。また関節・皮膚・眼などの様々な合併症が発症することがあります。20~30代で発症することが多いですが小児や高齢者などにも発症することがあります。
診断は大腸内視鏡(大腸カメラ)検査やX線造影検査、病理組織検査で行います。潰瘍性大腸炎は基本的に直腸から始まり、連続的に口側へと広がり、炎症が直腸のみに限局する直腸炎型、炎症が直腸・S状結腸・下行結腸まで広がる左側大腸炎型、炎症が大腸全体に広がる全結腸炎型と3タイプに分類できます。炎症の型により使用する薬を使い分けします。
内服療法が中心となり、症状に合わせて注腸療法や血球成分除去療法、生物学的製剤療法などの内科的治療を行います。潰瘍性大腸炎は炎症が落ち着いている寛解状態と症状が悪化している再燃状態を繰り返しながら慢性の経過をたどります。発症後長期経過すると、特に10年以上経過した全結腸炎型は大腸がんの高リスク群となるため定期的な内視鏡検査による早期発見が重要となります。
主に小腸や大腸に炎症が起こることによりびらんや潰瘍ができる原因不明の慢性の病気で難病に指定されています。症状としては、腹痛、下痢、血便、発熱、肛門付近の痛みや腫れ、体重減少などがあります。また腸以外にも関節・皮膚・眼・肝胆道系障害を合併することがあります。発症時期は10~20代の男性に多く2:1の割合となっています。
診断は大腸内視鏡(大腸カメラ)検査やX線造影検査、病理組織検査で行います。クローン病は縦方向に走る長い潰瘍(縦走潰瘍)、潰瘍により囲まれた粘膜が盛り上がり丸い石を敷いたような状態(敷石像)、腸の粘膜に口内炎のような浅い潰瘍(アフタ)、形が整っていない潰瘍(不整形潰瘍)が現れます。クローン病は病変のできる部位により異なる病型があります。小腸にできる小腸型、小腸と大腸にできる小腸・大腸型、大腸にできる大腸型の3タイプに分類できます。それぞれ治療法が異なります。最も多いタイプが小腸の最後の部分の回腸と大腸ですが、腸以外でも、口から肛門までのどの消化管にも起こる可能性があります。炎症や潰瘍が飛び飛びに起こることが特徴です。
治療は栄養療法や内服療法、生物学的製剤療法、内視鏡手術などが行われますが、クローン病の炎症は深い粘膜へと進行することが多く、炎症を繰り返し腸管の内腔が狭くなる狭窄や深い潰瘍ができて穴が開く穿孔、腸どうしあるいは腸と他の臓器や皮膚がつながる瘻孔、膿がたまる膿腫などがおこることがあり、外科的手術が必要なこともあります。
近年、日本人の大腸がん罹患率(かかる人の割合)は増加の一途をたどっています。平均寿命の高齢化に加え、食生活や生活習慣の欧米化が原因と考えられています。大腸がんは治療効果が高く、早期であればほぼ100%完治するため、早期発見が大変重要です。大腸がんも他のがんと同様、初期の段階では無症状であるため、早期発見のためには定期的な内視鏡検査が非常に有効です。
特に血縁者に大腸がんに罹った人がいる方や40歳を過ぎた方には、定期的な内視鏡検査をおすすめします。
食べ過ぎや運動不足のために余った糖質や脂質が中性脂肪に変わり、肝臓に過剰にたまり、脂肪が肝臓全体の30%以上を占めるようになった状態の病気です。
多くはアルコールの過剰摂取や生活習慣に関連した肥満・糖尿病・脂質異常症・高血圧などを伴っていることが多いため、メタボリックシンドロームの肝臓病と言われています。日本人では男性の4割が罹患していると言われ、肥満体型ではない痩せた人にも見られます。2~3㎏の体重増加でも肝臓に脂肪がたまる可能性があります。症状に現れることはなく、血液検査で肝機能障害として異常値を示すことが多い疾患です。脂肪肝により、狭心症や心筋梗塞などの心疾患の合併率が高いだけではなく、全身でインスリンが効きにくくなる「インスリン抵抗性」の状態となります。これにより糖尿病の発症が高くなります。つまり、糖尿病から脂肪肝になる場合もあれば、脂肪肝から糖尿病になる場合もあり、この2つの疾患は密接に関与しています。
アルコールによる脂肪肝の場合は、アルコール量を減らすことや禁酒により改善傾向を示すことが多いです。アルコールを摂取しないまたは少量摂取している人(1日あたり純エタノールとして男性で30g未満、女性で20g未満)による脂肪肝を非アルコール性脂肪肝(nonalcoholic fatty liver disease:NAFLD)と言われるようになり、非常に増えてきました。このなかの80~90%は長い経過をみても脂肪肝のままで病気は進行することがなく、単純性脂肪肝と呼ばれます。しかし、10~20%は徐々に進行して肝硬変や肝がんを発症することがあります。この脂肪肝のことを非アルコール性脂肪性肝炎(nonalcoholic steato-hepatitis:NASH)と呼ばれます。
診断は血液検査、超音波検査、CT検査などを行いますが、NASHの確定診断は肝生検(肝臓の組織を超音波で見ながら採取する検査)をしないと確実に診断することはできません。
治療の原則は、食事療法と運動療法で生活習慣を改善することにより、背景にある肥満、糖尿病、脂質異常症、高血圧を是正することです。薬物療法として抗酸化作用のあるビタミンEやインスリンの効果をよくする糖尿病の薬などが使用されることもあります。
成人は免疫機能が確立されているため、B型肝炎ウイルスに感染しても、多くの場合は不顕性感染と呼ばれる感染が成立せずに自然に治癒します。一部の人で発熱・倦怠感・肝機能障害・黄疸などの急性肝炎を発症し、一過性の感染を経て治癒します。しかし、免疫機能が未熟な乳幼児・透析患者・免疫抑制剤を使用している方などがB型肝炎ウイルスに感染すると、免疫機能が反応せずにウイルスが排除されずに持続した感染状態になります。このウイルスを体内に保有している人を「キャリア」と呼びます。キャリアの人の約90%は一般的に、無症候性から肝炎沈静期へと移行し、その後、無症候性キャリアのまま生涯経過します。
しかし、約10%の人は慢性肝炎を発症し、肝硬変・肝細胞がんへと進展する危険性があります。そのため、定期的な血液検査と腹部超音波検査によりフォローしていく必要があります。治療が必要な人は、B型肝炎のウイルス量が多い高ウイルス状態で血小板低値や肝機能障害を認める方です。または、免疫抑制剤の使用や抗がん剤を使用している方です。一般的に最近は抗ウイルス剤(核酸アナログ製剤)を使用することでウイルスをコントロールできることが多くなりました。
C型肝炎に感染すると、急性肝炎を発症する場合(顕性感染:症状が現れる)と自覚症状がない場合(不顕性感染)があります。急性肝炎は、感染後数か月の潜伏期間を経て、倦怠感や食欲不振、吐き気などの症状が現れ、一過性に肝細胞に炎症が起き、黄疸の出現が起こることもありますが、数か月以内にウイルスは排除され治癒する肝臓病です。急性肝炎も不顕性感染の場合もウイルスは自然に排除され、免疫を獲得して再度C型肝炎ウイルスに感染することはないとされ一過性感染で済みます。この割合は約3割です。
約7割の方が持続感染となり、感染したウイルスが身体から排除されず、肝臓の中で住みつくことで慢性肝炎を発症します。慢性肝炎は通常6ヵ月以上肝炎が続いている状態のことをいいます。C型肝炎の進行は肝臓の線維化(硬くなること)により、F1(軽度慢性肝炎)→F2(中等度慢性肝炎)→F3(重度慢性肝炎)→F4(肝硬変)と進行します。症状はなく、進行は緩徐のため5年から10年かけてゆっくりと次の段階へと線維化が進みます。線維化が進むにつれ、肝がんの発症率もあがります(F1:1%、F2:3%、F3:5%、F4:7%)。
このため、定期的な血液検査と腹部超音波検査は必須です。
以前は肝生検(肝臓の組織を超音波で見ながら採取する検査)で肝臓の線維化を診断していましたが、最近では血液検査で大体の予測ができるようになりました。この分野の治療は目まぐるしく、以前は6~12カ月の副作用も多いインターフェロン+αの治療で50~70%の治癒率でしたが、最近は副作用が少ないインターフェロンフリーの経口剤の内服を2~3カ月することにより90~95%以上の治癒率が得られるようになりました。
胆石は胆のうや胆管内にできた結晶で、胆のうにある場合は胆のう結石症、胆管にある場合は総胆管結石症、肝臓内の胆管にある場合は肝内結石症と呼ばれます。日本人は胆のう結石症が最も多く約80%を占めます。このうち60%はコレステロール結石と言われています。胆管結石はカルシウム・ビリルビン結石が主体です。胆石は40歳以上の女性に多く、有病率が男性と比べると1.5倍です。これは女性ホルモンとの関係があると言われています。
胆石のできる原因は、胆汁中に溶けているコレステロールやビリルビンなどの物質が過剰に排泄されることや胆道感染を起こすことにより、胆汁中に溶けきれなくなり結晶になり形成されます。
症状は胆のう内や肝内胆管内にある場合は無症状のことが多いですが、時折、高脂肪の食事を摂取した時に、胆のう結石で右上腹部痛や吐き気・嘔吐などが生じることがあり、血液検査により肝機能障害を起こすことがあります。炎症反応がない場合は胆石発作といい、数日の安静で改善することが多いです。炎症反応や発熱を伴う場合は胆石性胆のう炎となる場合があり、緊急処置が必要な場合もあります。胆管結石の場合は、無症状のこともありますが、通常は胆管を塞ぐため、上腹部に疝痛が生じます。これに加え、発熱や黄疸などの肝機能障害も出現するため、総胆管結石性胆管炎として緊急の処置が必要なことが多いです。
通常、胆石症の診断は腹部超音波検査で行われます。超音波は非常に感度が高く、診断には不可欠と言えます。治療に関しては、コレステロール結石の場合は、結石溶解が期待できる薬物を使用することが多いです。
B型肝炎ウイルスやC型肝炎ウイルスによる慢性肝炎から肝硬変を経て生じることが多い疾患です。最近は、B型肝炎やC型肝炎ウイルスが経口の抗ウイルス剤により完治またはコントロール可能となり、徐々に減少していくことが予想されます。しかし、60歳以上の既に肝がんの既往がある方やB型肝炎やC型肝炎の治療がされていない方は高リスク群として、きちんとサーベイランスをされなければなりません。今後は増加されると考えられる非ウイルス性の非アルコール性脂肪性肝炎(NASH)からの肝がんやアルコール性肝障害や肝硬変の患者さんに対する血液検査や腹部超音波検査によるフォローが必要となります。また、糖尿病に罹患している人は肝がんの高リスク群のため、定期的な腹部超音波検査が必要となります。
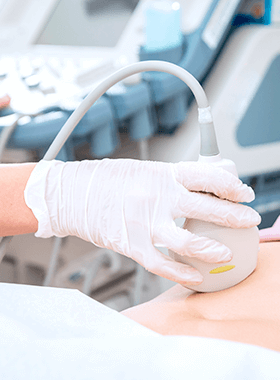
超音波検査(エコー検査)は、人体に害のない高い周波数の音波を機器から体内に送り、その反射を利用して臓器を検査します。プローブという箱を体に当てるだけで内臓の状態を調べることができる、非常に安全で副作用もない(痛みや苦痛もない)非侵襲の検査のため、医療現場で最初に行われ、最も頻繁に行われる検査法のひとつです。腫瘍などの有無だけでなく、その大きさ・形・血流や深達度(どのくらいの深さまで達しているか)も調べることができます。
当院では、鮮明な画像と細部の血流評価が可能なGE社製最新鋭機種の『LOGIQ V5 Expert』を導入しております。
大学病院や関連病院で約3万件の検査や治療を経験した消化器病専門医・肝臓専門医である院長自らが検査を行いますので、高画質かつ高水準の技術を提供できます。
食後や排尿直後だと見えにくくなってしまう臓器があるため、空腹時に尿を貯めた状態で検査を行います。お腹が見えるようにして、ベッドで寝て検査を行います。腹部にゼリーを塗って超音波端子を当て腹部の中を観察します。
消化器系の臓器は肝臓、胆管、胆のう、膵臓、脾臓とその内外にある動静脈やリンパ節を観察することが出来ます。
泌尿器系の臓器は腎臓、膀胱、前立腺の観察が可能です。
※胃や腸などの消化管は管腔臓器(空気が入っている臓器)であるため、検査は難しくなります(空気により超音波反射の利用が難しいため)。
この検査で調べられる臓器は多岐に及び、一般的には炎症、結石、ポリープ、良性腫瘍、悪性腫瘍などがあります。
